VTE

La thromboembolie veineuse (TEV) - qui comprend la thrombose veineuse profonde (TVP) et l'embolie pulmonaire (EP) - touche 1 patient hospitalisé sur 1000 aux États-Unis et constitue la deuxième cause de complications médicales entraînant un allongement de la durée de séjour à l'hôpital.1,2Les décès annuels liés à la TEV sont estimés à 296 000 aux États-Unis et à 370 000 en Europe.3
Avec un coût annuel de 27,2 milliards de dollars pour le traitement des événements initiaux de TEV en milieu hospitalier (52 % de coûts évitables en milieu hospitalier) et un autre 34,4 milliards de dollars pour les traitements des récidives de TEV en milieu hospitalier (56 % de coûts évitables en milieu hospitalier), les dépenses hospitalières liées à la TEV représentent une lourde charge pour les systèmes de santé.4
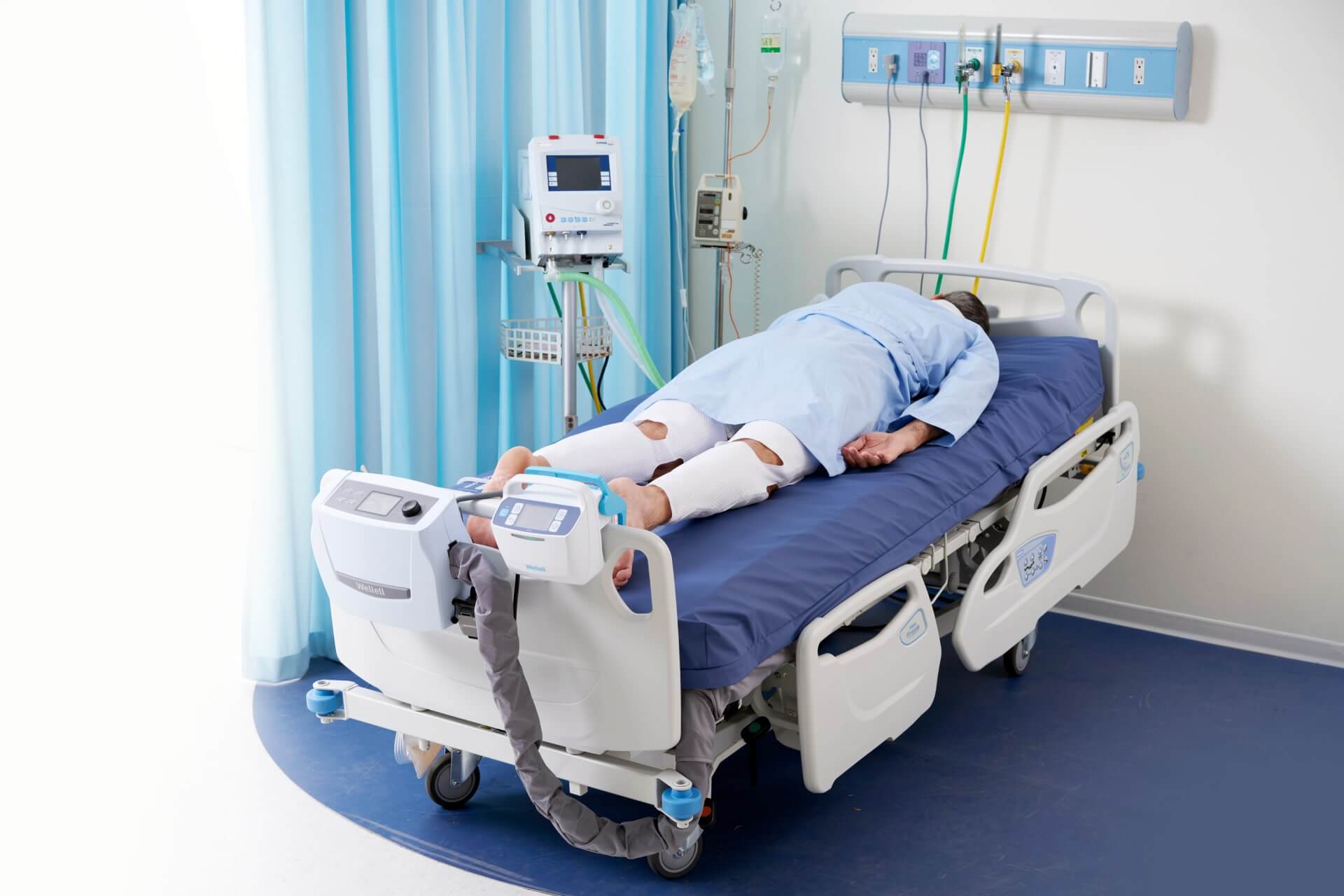
1 patient hospitalisé sur 1000 développe une TVP chaque année (États-Unis).
L'American College of Chest Physicians® recommande une intervention mécanique contre la TEV pour les patients hospitalisés en phase aiguë ou critique et présentant un risque élevé d'hémorragie majeure. Les interventions efficaces contre la TEV réduisent considérablement les coûts, le risque de récidive, la morbidité et la mortalité.7
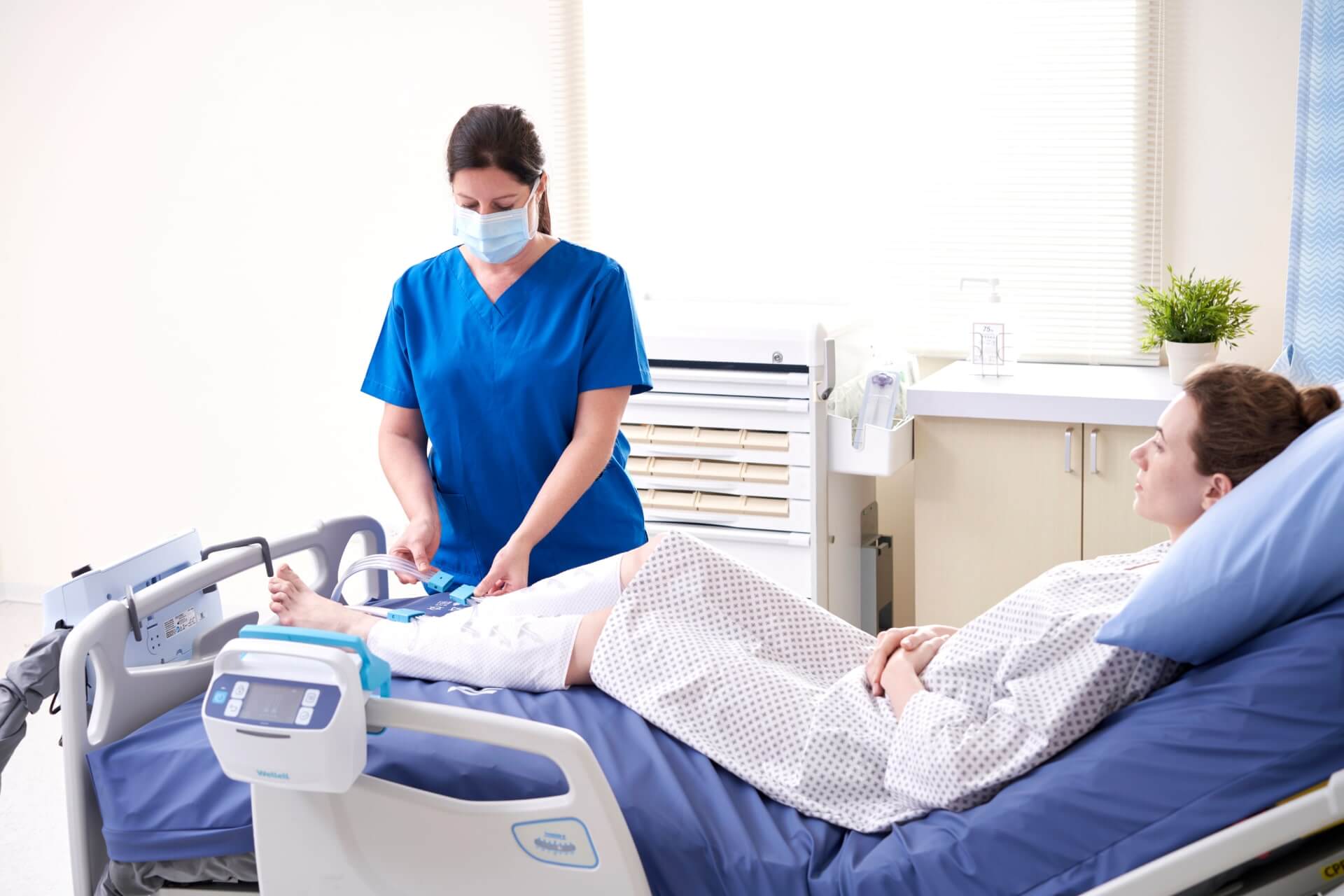
Les complications de la TVP augmentent la durée du séjour de 9 jours.
20 à 50 % des patients souffrant d'une TVP proximale développent un syndrome post-thrombotique (SPT), et 5 à 10 % évoluent vers des cas graves tels que des ulcères veineux, ce qui augmente la durée de séjour de 9 jours et les coûts d'hospitalisation de plus de 103 860 USD, en plus des dépenses hospitalières existantes.9
Références
- Heit, John A. "Epidémiologie de la thromboembolie veineuse". Revues de la nature. Cardiologie vol. 12,8 (2015) : 464-74. doi:10.1038/nrcardio.2015.83.
- Geerts, William H et al. " Prévention de la thromboembolie veineuse : Lignes directrices de pratique clinique fondées sur des données probantes de l'American College of Chest Physicians (8e édition) ". Chest vol. 133,6 Suppl (2008) : 381S-453S. doi:10.1378/chest.08-0656
- Lin, J et al. "Incremental health care resource utilization and economic burden of venous thromboembolism recurrence from a U.S. payer perspective". Journal of managed care pharmacy : JMCP vol. 20,2 (2014) : 174-86. doi:10.18553/jmcp.2014.20.2.174.
- Mahan, Charles E et al. " Thromboembolie veineuse : modèles annualisés des États-Unis pour les coûts totaux, hospitaliers et évitables utilisant les taux d'attaque à long terme ". Thrombose et hémostase vol. 108,2 (2012) : 291-302. doi:10.1160/TH12-03-0162
- Lindblad, B et al. "Incidence de la thromboembolie veineuse vérifiée par nécropsie sur 30 ans". BMJ (Clinical research ed.) vol. 302,6778 (1991) : 709-11. doi:10.1136/bmj.302.6778.709
- Grant, Jonathan D et al. "Diagnosis and management of upper extremity deep-vein thrombosis in adults". Thrombose et hémostase vol. 108,6 (2012) : 1097-108. doi:10.1160/TH12-05-0352
- Guyatt, Gordon H et al. " Résumé exécutif : Antithrombotic Therapy and Prevention of Thrombosis, 9th ed : American College of Chest Physicians Evidence-Based Clinical Practice Guidelines". Chest vol. 141,2 Suppl (2012) : 7S-47S. doi:10.1378/chest.1412S3
- Kahn, Susan R. "Le syndrome post-thrombotique". Hematology. Société américaine d'hématologie. Programme d'éducation vol. 2016,1 (2016) : 413-418. doi:10.1182/asheducation-2016.1.413.
- Trivedi, Nikunj N et al. "Le coût incrémental de la thromboembolie veineuse en milieu hospitalier après une chirurgie de la fracture de la hanche". Journal of orthopaedic trauma vol. 34,4 (2020) : 169-173. doi:10.1097/BOT.0000000000001675
